Александр Норинский: «Оптимизация здравоохранения – это приговор для простых украинцев»
Сегодня мы представляем вашему вниманию человека, чья профессия – одна из самых необходимых, благородных и гуманных на свете. Герой нашего интервью –врач анестезиолог-реаниматолог высшей категории Александр Иванович Норинский. Работает он в отделении анестезиологии Черниговского городского родильного дома.

Прошлой осенью Александру Ивановичу исполнился 51 год. В 1989 году закончил Ивано-Франковский государственный медицинский институт, лечебный факультет, и вернулся в родной Чернигов. После интернатуры два года работал врачом линейной бригады на Черниговской станции скорой помощи. Затем, пройдя специализацию по анестезиологии, в 1992-м году перешёл в областной кардиологический диспансер, где и начал работать врачом-анестезиологом в отделении сердечно-сосудистой хирургии. Через полгода сосудистая хирургия была переведена в только открывшуюся, новую городскую больницу №2, где создавались новые профильные отделения, в том числе и самостоятельное отделение анестезиологии и реанимации. В этом отделении Александр Иванович проработал 8 лет в ургентной службе. Одновременно, с 1997-го года, после рождения сына, он также совмещал работу во 2-й горбольнице с работой врачом-анестезиологом в роддоме. В конце 90-х настали непростые времена: экономический кризис, инфляция, обесценивание сбережений, государство по полгода не выплачивало зарплату всем бюджетникам. Несмотря на занятость на двух работах, денег для семьи катастрофически не хватало, и в 2000-м году Александр на год уехал на заработки врачом в Ливию. Вернувшись в Чернигов, с января 2001-го года он продолжил работать анестезиологом в городском роддоме.
Сам Александр из семьи врачей, родители были педиатрами. Женат, с супругой Наталией познакомились в мединституте. Наталия - врач-ревматолог, работает в городской больнице №4. Вместе вырастили двое детей. А вот дети не пошли по стопам родителей. Дочери, с красивым именем Витаслава, 23 года, по специальности она филолог. По окончании КНЛУ, по программе «Work&Travel» поехала на языковую практику в США и решила там остаться. Сейчас живёт и работает в Нью-Йорке. Сыну Владиславу 19 лет, учится в Киевском торгово-экономическом университете на факультете гостинично-ресторанного бизнеса, направление «туризм».
Непосредственно по своей специальности, Александр работает врачом-анестезиологом с 1 апреля 1992 года, т.е. в этом году ожидается юбилейная дата – 25 лет профессионального стажа. Этот человек любит свою профессию и находится на своём месте, так как изначально, посвятив себя благородной цели спасения жизни человека, живёт, выполняя эту почётную миссию. «Врач всегда должен быть милосердным, профессионалом своего дела, он должен любить жизнь и понимать людей, лечить не только тело, но и душу больного - говорит Александр, - можно иметь прекрасные знания, быть готовым к самым трудным ситуациям, но без любви и сострадания к больному нет хорошего врача».
Как шутит Александр, отделение реанимации в любом стационаре – это «самое живое» отделение – ведь там работают жизнерадостные и оптимистичные люди. А о своей работе врачи анестезиологи-реаниматологи говорят: «Наша работа - это часы бездействия и минуты ужаса». Именно в эти «ужасные» минуты, врач-реаниматолог должен всегда оставаться хладнокровным, сохранять внутреннее спокойствие, и мобилизовать весь свой багаж знаний, опыта и навыков в единственно необходимом направлении – спасти жизнь больному. Само же понятие «реанимация» - означает оживление организма человека. И врачей, работающих в отделении реанимации, по праву, считают вторыми после Бога, т.к. каждый день они спасают жизни многих пациентов, благодаря своим профессиональным знаниям. И они, как никто другой, могут судить именно о ценности жизни, которая дана человеку.

- Расскажите, пожалуйста, более подробно об отделении, в котором вы работаете, что вообще означает понятие «анестезия»? Какие виды анестезии бывают? Кто такой врач-анестезиолог?
- В роддоме «Отделение анестезиологии с койками интенсивной терапии» оказывает специализированную медицинскую помощь по двум направлениям:
1) акушерство – всё, что касается беременности и родов, здоровья матери и новорожденного (от франц. Accoucher – помогать при родах)
2) гинекология – лечение заболеваний женской репродуктивной системы. Мы выбираем и проводим в роддоме оптимальные виды обезболивания всех оперативных вмешательств, занимаемся интенсивной терапией всех состояний, угрожающих жизни и здоровью женщины. А здоровье самых маленьких пациентов – новорожденных – в руках наших коллег, команды врачей-профессионалов отделения интенсивной терапии новорожденных.
Анестезия – это общее понятие обезболивания. Термин «анестезия» в греческом языке означает: «aisthesiо» – ощущение, чувство, «an» – отсутствие. В дословном переводе «анестезия» - это полная утрата чувствительности (в т.ч. и болевой). Существуют разные виды анестезии: общая (наркоз), регионарная (эпидуральная, спинномозговая, каудальная), проводниковая анестезия, местная анестезия.
Перед операцией я обязан изучить историю болезни пациентки, затем провожу детальный опрос по органам и системам, чтобы выяснить возможную патологию её организма, так называемые, «подводные камни», после чего объясняю женщине, какой вид анестезии наиболее безопасен для нее. Большинство пациенток, готовясь к операции, испытывают страх. Моя задача – успокоить женщину морально, убрать надуманные волнения, вселить уверенность в конечном успехе, сосредоточиться на позитиве – семье, детях, всех тех, кто ждет нас дома, кому мы очень нужны...
Бытует ошибочное представление наших пациентов, что врач-анестезиолог – это доктор, который только обезболивает на операциях. И мало кто знает, что анестезиолог ещё и доктор, отвечающий за жизнь пациента во время проведения операции. Он постоянно контролирует и обеспечивает нормальное функционирование жизненно-важных систем организма (сердца, дыхания, почек), ведь операция - это серьёзное вмешательство в организм, колоссальный стресс для него, и анестезиолог сводит к минимуму последствия этого стресса. Пока хирурги оперируют, анестезиолог параллельно с ними может проводить реанимацию (оживление) пациента, переливать донорскую кровь и плазму при больших кровотечениях, проводить противошоковую терапию. Если возникают угрожающие жизни больного, состояния (шок, кома, остановка сердца или дыхания, судороги), без врача-анестезиолога не обойтись. Ведь он ещё и реаниматолог. Врач-анестезиолог может работать везде: как в детских больницах, как в роддоме, так и в обычных больницах для взрослых. Он закрепляет успех операции, проводя послеоперационное лечение и обезболивание.
- То есть, вы присутствуете как на операции, так и наблюдаете за состоянием пациентки после операции?
- Да. Операционная бригада состоит из хирургов, анестезиолога, операционной медсестры, медсестры-анестезистки (моего помощника) и санитарки. После операции, когда пациентку привозят в палату отделения анестезиологии, и она, например, находится еще в состоянии медикаментозного сна, продолжается внутривенная капельная терапия и интенсивное наблюдение до стабилизации состояния больной. Возможны такие последствия анестезии, как тошнота, рвота, озноб, головная боль, зуд, болезненные ощущения в мышцах, кашель.
Надо отметить, что состояние организма беременной женщины существенно отличается от организма обычной женщины. У беременной женщины в последнем триместре на 30% увеличивается объём циркулирующей крови за счёт жидкости, с нагрузкой работают сердечно-сосудистая система, печень, почки. Иногда возникают внутренние отёки, которые ведут к значительному увеличению артериального давления. Всё это может негативно сказываться на течении беременности, и значительно увеличивает риск возникновения акушерских кровотечений.
- У вас не бывает проблем с донорской кровью?
- Можно сказать нет. Имеется чёткая договорённость с областной станцией переливания крови о первоочередной круглосуточной доставке донорских препаратов крови, именно, в роддом, т.к. речь идёт о здоровье мамы, и о здоровье ребёнка. К тому же, именно наше отделение анестезиологии, в основном, занимается переливанием крови и её препаратов. У нас всегда есть резерв свежезамороженной плазмы любой группы (1-1,5 л), которая хранится в специальном холодильнике с температурой 32-34 градуса мороза. Переливание свежезамороженной плазмы преследует две важные цели: заместительную и кровеостанавливающую.
Кстати, нельзя умолчать и о постоянном риске инфицирования врачей болезнями, передающимися с кровью (ВИЧ, гепатиты, сифилис), ведь не всегда пациент говорит, например, что он ВИЧ-инфицирован. А за час работы с ВИЧ-инфицированным больным, государство нам платит аж 8-10 гривен! Поэтому, нам необходимо пользоваться очками, масками, специальными перчатками, фартуками, бахилами и др.
- Какими препаратами вы проводите анестезию?
- Все препараты, которые используются в анестезиологии для проведения общего наркоза - стандартны. Это гипнотики (вызывающие медикаментозный сон), наркотические анальгетики (дающие общее обезболивание) и мышечные релаксанты (расслабляющие скелетную мускулатуру). Общий наркоз – это всегда комбинация нескольких препаратов и проведение аппаратного искусственного дыхания.
Препараты для регионарной анестезии (аналоги бупивакаина) женщина может приобрести в любой аптеке роддома. Препараты для общего наркоза (кетамин, тиопентал натрия, фентанил и др.) - это группа сильнодействующих препаратов, подавляющих психику и угнетающих сознание, дыхание. Их нет в свободной продаже, они закупаются роддомом централизованно за бюджетные деньги, и хранятся эти препараты в специальном сейфе.
- Практикуете ли вы в нашем роддоме эпидуральную анестезию? В каких случаях, какой вид анестезии применяете?
- Если говорить о кесаревом сечении, то у нас эта операция проводится под одним из двух видов обезболивания: общий наркоз или спинномозговая анестезия. Общий наркоз – это погружение пациентки в состояние медикаментозного сна и общей анальгезии с обязательным использованием аппаратного искусственного дыхания, попросту говоря, человеку «выключают» сознание. В чём особенность такого вида обезболивания? Этот наркоз попадает в кровь к матери, и поскольку у мамы с ребёнком единое кровообращение, то наркоз практически сразу попадает и ребёнку. Поэтому, очень важно, чтобы с момента начала наркоза до момента извлечения ребёнка прошло как можно меньше времени – чтобы ребёнок получил как можно меньшую дозу наркоза! Но бывают определённые анатомические особенности брюшной полости мамы, наличие спаек и рубцов после предыдущих операций, выраженное ожирение, когда доступ к матке затруднен, и этот интервал времени до извлечения ребёнка увеличивается. В этом смысле, такой вид наркоза нельзя назвать безопасным для ребёнка. Это основной недостаток общего наркоза. Кроме того, общий наркоз – это аппаратное дыхание, нагрузка на сердечно-сосудистую систему, на печень и почки. Проходит не менее 4 часов, когда женщина полностью выходит из состояния наркоза.
Лет пять назад на общий наркоз приходилось до 70-80% обезболиваний и лишь 20-30% - на регионарные виды обезболивания (спинномозговую анестезию), когда обезболивается только брюшная полость (область, регион). На сегодняшний день, наоборот, доля общего наркоза составляет около 20%, а на регионарную анестезию приходится 80%.
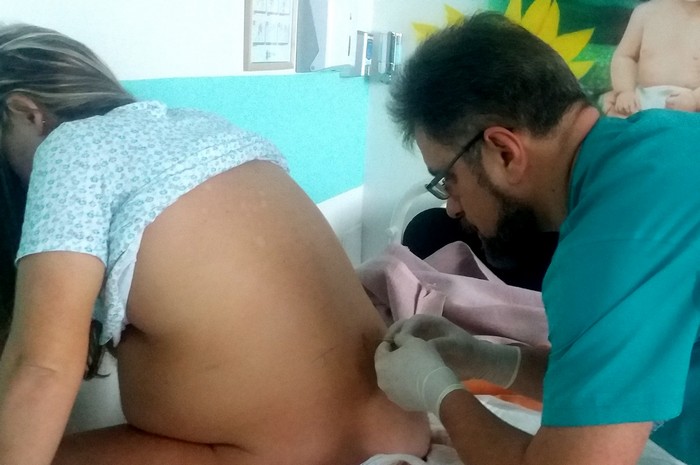
Доктор Норинский делает своей пациентке спинномозговую анестезию
Наши женщины сейчас, в основном, выбирают спинномозговую анестезию - это одномоментное введение анестетика в спинномозговую жидкость, (но не в спинной мозг, как ошибочно думают пациентки). Длится эта анестезия, в среднем, 3-3,5 часа. Этого времени достаточно для проведения кесарева сечения. И главное преимущество такой анестезии, в первую очередь, в том, что она безопасна для ребёнка. Второе преимущество – женщина получает уникальную возможность рожать в операционной без боли. Это то, чего всегда хотела любая женщина. При таких родах путём операции под спинномозговой анестезией, очень важен психологический момент: мама слышит первый крик своего малыша, ей сразу показывают новорожденного, она целует кроху, и его прикладывают к маминой груди прямо в операционной. И третье преимущество такой анестезии – ещё часа два после родов женщина вообще не чувствует послеоперационной боли.
Эпидуральная анестезия также безопасна для ребёнка, как и спинномозговая, и она позволяет продлевать обезболивание до 3-х суток. Происходит это за счёт установки эпидурального катетера между двумя мозговыми оболочками, в катетер периодически вводится анестетик, по мере необходимости. Чем опасен этот вид анестезии? Только для мамы, и только особенностями его постановки, а именно: анестезиолог должен завести катетер на 3-5 см вглубь, при этом врач не видит ход его движения, кончик катетера может изгибаться и травмировать мозговые оболочки. Осложнения – достаточно серьёзные: нарушение функции тазовых органов, выраженные головные боли, снижение либидо. Поэтому, этот вид регионарной анестезии применяют в роддоме крайне редко ввиду большей опасности, по сравнению со спинномозговой анестезией.
- В каких случаях в роддоме пациентке показана анестезия? Как вы рассчитываете дозу препаратов?
- Во всех случаях, когда врачебные манипуляции сопровождаются выраженными болевыми ощущениями. Это все виды акушерских и гинекологических операций, роды, аборты и диагностические исследования матки.
Дозировка любого препарата, который мы используем для проведения общего наркоза, рассчитывается в миллиграммах на кг веса пациента. Кроме веса, учитываем возраст, функциональное состояние печени, почек. Если, к примеру, у женщины есть заболевание печени, то дозировка препарата может быть уменьшена. Если женщина злоупотребляла алкоголем или наркотиками, то требуется, наоборот, увеличение дозы препарата. Но это всё - индивидуально!
Во время интервью, Александру Ивановичу пришлось отлучиться в родильный зал, чтобы провести беременной спинномозговую анестезию в родах. Александр Иванович пояснил: «Эта женщина рожает, и схватки сопровождаются выраженным болевым синдромом. Болезненные схватки провоцируют спазм шейки матки, и ребёнок не продвигается по родовым путям, роды затягиваются, женщина устала. Моя задача – убрать боль, и когда боль уходит – уходит и спазм, расслабляется шейка, и ребёнок дальше движется по родовым путям. Таким образом, мы помогаем женщине родить без операции. Таким образом, женщина в течение 2-х часов должна родить самостоятельно».
- На сколько коек рассчитано ваше отделение, сколько врачей-анестезиологов в штате, сколько на смене? Есть ли нехватка таких специалистов в нашем роддоме, по области в целом?
- Отделение, в котором я работаю - это отделение анестезиологии с 6-ю койками для интенсивной терапии: 3 гинекологические и 3 акушерские койки. Как правило, в отделении находятся женщины после гинекологических операций и после кесарева сечения. В штате 8 анестезиологов, круглосуточно работает один врач, днём на смене ещё два врача. Один анестезиолог сейчас в отпуске. В роддоме штат укомплектован, а в области нехватка таких специалистов, конечно, есть.
- Опишите, пожалуйста, свой трудовой день.
- Сразу хочу сказать, что у нас ненормированный рабочий день. К примеру, я выхожу на сутки к 8-ми часам утра и заканчиваю работу в 8 часов следующего утра. Но в 8.30 у нас общая врачебная пятиминутка, я сдаю свою смену. Т.е. реально я могу уйти в 9 часов. Но, если в конце моей смены, до 8 утра начинается операция, я не ухожу домой, пока она не закончится. Просыпаюсь обычно в 6.30, делаю зарядку, потом – контрастный душ. На работу хожу пешком, т.к. живу в 10-ти минутах ходьбы от роддома. Придя на работу, принимаю смену и пью кофе. На пятиминутке в отделении узнаю, что произошло за истекшие сутки, о тяжёлых больных, какой план операций на день.
- В какие дни напряжённее всего работать? Это могут быть праздники, или период гриппозных инфекций?
- Нельзя ответить однозначно. У нас таких определённых наблюдений нет. Работа в роддоме не зависит от праздников и гриппа.
- На ваш взгляд соотношение природных родов и кесаревых сечений изменилось ли за последние 3 года? Кто предпочитает рожать обычным путем, а кто путем операции?
- Оперативное родоразрешение путём кесарева сечения всегда составляло и будет составлять определённый процент по отношению к родам через естественные родовые пути. Это соотношение из года в год практически не меняется и составляет 21-23%. Если говорить об общем количестве родов у нас в роддоме, то этот показатель, например, в 2014 году составлял 4100 родов/год, в 2015-м - около 3800 родов/год, в 2016-м – около 3750 родов/год. Да, есть тенденция к снижению рождаемости – время, посмотрите, какое! Кризис в стране, инфляция, война на Востоке и т.п. Хорошо живется только правительству и депутатам. Понятно, женщины боятся в такой стране рожать, нет уверенности в будущем, народ просто обнищал. Но в роддоме мы особо не чувствуем этого спада рождаемости потому, что у нас рожают ещё женщины из области (42-44% рожениц - из районов, 56-58% - город). В большинстве районов уже закрыты родильные отделения (идёт так называемая «оптимизация помощи» сельскому населению), и женщины едут рожать к нам. Поэтому статистика рождаемости по районам, увы, печальная.
По поводу предпочтения «роды-операция». Вообще, женщина должна рожать сама, акушерская служба только помогает ей в этом, оказывая родовспоможение. А кесарево сечение проводится тогда, когда женщина, по объективным причинам, не может родить самостоятельно, когда по состоянию здоровья ей запрещено рожать через естественные родовые пути, когда внутриутробно страдает ребёнок в родах, и их уже опасно затягивать по времени, когда возникает кровотечение. Всё это называется «показаниями к операции», и они всегда объективны. Существуют редкие исключения, когда женщина категорически настаивает на операции и наотрез отказывается рожать сама. Вопрос об операции ставит акушер-гинеколог или консилиум врачей, но не роженица или её родственники. Цена вопроса – здоровье женщины и её ребёнка, а не предпочтения.
- Старше ли стали роженицы или же возраст рожениц остался на том же уровне? Правда ли, что сейчас в Европе вроде бы нормой стало рожать после 30-35 лет?
- У нас такой тенденции не наблюдается: рожают и в 20, и в 30, и в 40 лет, и в 45. Самый благоприятный возраст женщины для родов – от 20 до 30 лет. Вообще, родить ребёнка – это святая миссия любой женщины, это миссия Матери! Другой вопрос, в каких условиях и в какой семье рождается ребёнок.
По моим наблюдениям, женское население города и области стало более безграмотным и фривольным в своей половой жизни. В первую очередь, это безграмотность в плане контрацепции, что ведёт к нежелательной беременности, соответственно, растёт количество абортов. Причём на аборт иногда мамы приводят девочек по 14-15 лет. Высокий процент ВИЧ-инфицированных женщин. Достаточно много в последнее время выявляется заболеваний, передающихся половым путём.
А что касается Европы…То, что там считается нормой – в Украине нет и в помине.
- Есть ли что-то, что беспокоит вас, как врача с многолетним стажем?
- Когда ты молод и горяч - у тебя масса планов на будущее, ты готов преодолеть все трудности на своём пути, ты готов достичь определённых вершин просто на голом энтузиазме. Тобой движет огромнейший оптимизм, ты себя успокаиваешь: «Да, пока будет тяжело. Но, главное - набраться опыта, стать хорошим врачом, а в будущем, всё будет просто замечательно, и ты заслужишь на лучшую жизнь!». Сейчас, к 50-ти годам, я понимаю, что состоялся, и как человек, и как муж и отец, и как врач в своей сфере деятельности. Но я абсолютно не чувствую значимости в своей нелёгкой, но очень важной профессии, в своей же родной стране. 17 лет назад мне пришлось уехать в Ливию, чтобы прокормить и обеспечить свою семью. Что изменилось за это время в отношении медиков, врачей? Ничего. Может ли молодой врач, пусть даже с минимальной зарплатой 3200 гривен жить достойно? Нет. Может ли он, зайдя в гастроном, складывать продукты в корзину, не глядя на цены? Нет. Может ли он позволить себе купить жильё без помощи родителей, автомобиль, заплатить за будущее образование детей? Нет.
И вот прошло почти 20 лет, а в стране не то, что ничего не изменилось, а стало жить еще тяжелее, уровень жизни с каждым годом падает, к тому же ещё идёт война. Почему депутаты, не стесняясь, сами себе поднимают зарплаты? Почему подняли зарплату налоговикам, полиции, судьям, а врачам, которые спасают человеческие жизни, просто «кинули кость» и установили минималку? Я возмущён таким отношением! Врач может научиться укладывать плитку или кирпич, быть сантехником, электриком, шофёром и др., но научиться лечить людей сможет не каждый. Врач – это призвание, и профессия врача – незаменима никем, она уникальна.
Если случится, что наши «слуги народа» поймут, что лечиться в Украине можно, рожать в Украине можно, что врачи в Украине прекрасные, и настоящие профессионалы, что есть в стране современные больницы, и повернутся к нашей медицине лицом, начнут вкладывать средства в нашу медицину, тогда, может быть, что-то изменится к лучшему. Но, честно говоря, я в это мало верю.
- Звали ли вас или ваших коллег работать за рубеж, что вы на это скажете? Какое у вас мнение о западных стандартах, условиях труда, жизни и зарплатах?
- В нашей стране в работе медика есть только призвание. Но нет стимула, нет нормального дохода для того, чтобы жить достойно, и многие врачи, как бы они не любили Украину, не видя перспектив, и не имея возможности обеспечивать свою семью, уезжают на заработки за границу.
Есть два препятствия: 1) наш диплом не котируется за рубежом и 2) иностранный язык. В молодом возрасте, безусловно, можно выехать на работу в США или Европу, но, чтобы работать там врачом, необходимо сдать экзамен по языку и подтвердить диплом врача, при чем, сдать профессиональный экзамен на языке страны. Но это стоит того. К примеру, в США, врач-анестезиолог зарабатывает до 700 тысяч долларов в год ($1000-1900 в день!) Анестезиолог в Чехии, выполняя ту же работу, что и я, получает зарплату в размере 3000 евро/месяц. Кстати, анестезиолог - самая высокооплачиваемая врачебная специальность за рубежом, наряду с кардиохирургом. Мне обидно, что во всём мире работа врачей очень ценна для правительства страны и его народа, достойно оплачивается, кроме нашей Украины.
За рубежом доктор работает в «тепличных условиях». В больницах установлена дорогостоящая аппаратура, датчики, у врача много помощников парамедиков, он пришёл на работу, проверил, сопоставил данные мониторов, и назначил лечение. А нашим докторам приходится полагаться только на свой профессиональный опыт, знания и интуицию.
Ну, а что касается, работы за границей по другим специальностям, то вы знаете, что проблем с вакансиями нет. Выезжают, и будут выезжать, пока в Украине будут такие низкие зарплаты и такой уровень жизни. Мне непонятно, почему наше правительство так не ценит свой народ, почему так разбрасывается людьми?

Александр Норинский с супругой Наталией в гостях у дочери в США. Фото сделано возле мемориала Линкольна
- Что вы можете сказать о реформе семейной медицины, об украинской медицине в целом, о её финансировании?
- Я в корне возмущён тем, что происходит в настоящее время с нашей медициной. Её просто разваливают! Закрывают районные больницы, сокращают койки в стационарах, сокращают врачебные ставки, убирают на пенсию врачей – пенсионеров (нашу «старую гвардию», опытные кадры). Всё это звучит, как «оптимизация здравоохранения», а на деле – это приговор для простых людей. На медицине, другими словами, на здоровье людей в очередной раз хотят сэкономить. Ведь наша медицина и так финансируется по остаточному принципу.
В 2016 году ассигнования на здравоохранение из госбюджета составили всего лишь 2,5% от ВВП. Такой «щедрости» нет ни в одной стране!
Сейчас появилось новое направление – семейная медицина. Планируется, что семейный врач должен будет лечить всё: вправлять вывихи, лечить глаза, уши, сахарный диабет, ревматизм, сердце, печень, почки, лёгкие и др. Я считаю, что каждый доктор должен заниматься своим делом, невозможно знать всё.
Если говорить об инновациях, то у нас в роддоме недавно появились два новых современных аппарата для проведения гинекологических операций. Первый - так называемая, «биосварка». Этот аппарат позволяет значительно уменьшить расход дорогостоящего шовного материала на операциях возле сосудистых образований, практически сводит к минимуму операционную кровопотерю, намного сокращает длительность операции и послеоперационного периода. Второй аппарат – гистерорезектоскоп, который позволяет прицельно брать материал из полости матки, минимально травматизируя эндометрий.
- Как вы поднимаете свой профессиональный уровень знаний? Ездите ли на какие-то медицинские конференции?
- Да, в основном в Киев. Хотелось бы съездить на международную врачебную конференцию куда-нибудь в Европу, но нет материальной возможности. Я бываю на тематических конференциях в Чернигове и Киеве. Проводят конференции профессора из Харькова, Киева. Это, как правило, конференции о современных аспектах лечения каких-либо патологий, об интенсивной терапии в акушерстве - все, что касается моей специальности. Читаю специальную медицинскую периодику (журналы «Здоровье женщины», «Український медичний часопис», «Острые и неотложные состояния»).
- Как ваши родные относятся к вашей работе? Бывает ли, что вас вызывают на работу срочно – посреди ночи или на праздники?
- Моя семья относится к этому с пониманием. Как я уже говорил, моя жена – тоже врач и во всём меня поддерживает. Да, могут вызвать и посреди ночи и в праздничные дни, обычно, в ургенции по области. Что ж, это – моя профессия, мой выбор и мой врачебный долг.
- У врачей вашей специальности есть фирменные шутки, приметы?
- Врачи - суеверны. Никогда не отвечаю на вопрос женщины «Сколько длится операция?». Операционная – это не гарантийная мастерская с точными сроками. В отделении всегда говорим: «ПОКА состояние стабильно».
Вообще, я уже говорил, что анестезиологи – очень жизнелюбивые и жизнерадостные люди. Конечно, я могу вам рассказать массу анекдотов на медицинскую тему. Вот один зх них:
«Летит самолёт. Бортпроводница по динамику спрашивает:
-Уважаемые пассажиры! Есть ли среди вас анестезиолог?
Один из пассажиров отзывается.
- Пройдёмте со мной, пожалуйста. Нужно помочь одному человеку.
Проводит анестезиолога в салон бизнес-класса. Там сидит в кресле хирург и читает газету. Увидев анестезиолога, произносит:
- О, коллега, здравствуйте! Поправьте свет, пожалуйста!»
Эту шутку хирурги понимают, как никто другой (смеется).
- Как вам удаётся поддерживать такую отличную физическую форму?
- Я – врач, и просто обязан следить за своим здоровьем. Это ежедневное холодное обтирание, ряд физических упражнений, правильное полноценное питание.
- Какое у вас хобби, как проводите свободное время?
- 3 года назад в Карпатах научился кататься на горных лыжах, теперь использую каждую возможность вновь получить адреналин. Планирую поехать в марте в Буковель. Люблю ходить в баню, путешествовать, решать судоку, кроссворды, играть в шахматы, настольный теннис, футбол, обожаю боулинг.
Gorod.cn.ua
Хочете отримувати головне в месенджер? Підписуйтеся на наш
Telegram.
Теги: Норинский, здравоохранение, анестезиолог, реаниматолог, роддом








